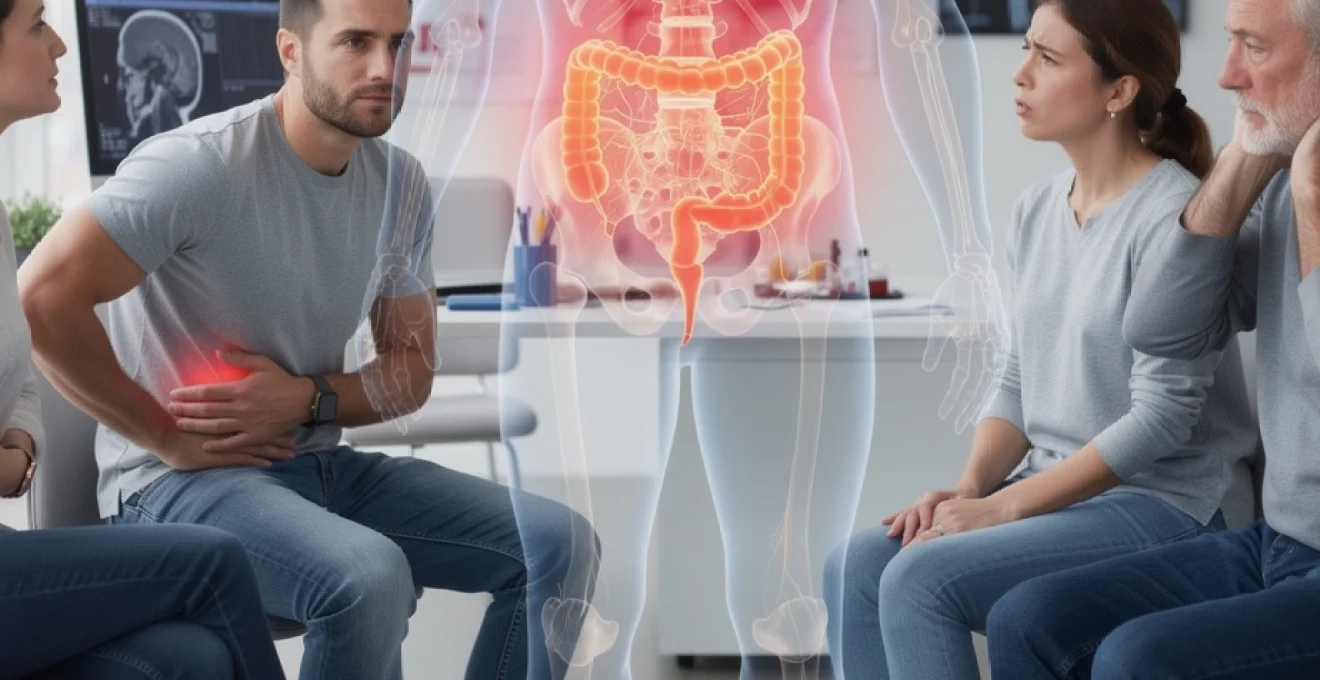
Vivre avec un syndrome de l’intestin irritable et un mal de dos persistant, c’est avoir l’impression que le ventre et la colonne se liguent contre vous. Beaucoup de patients décrivent cette double peine : spasmes digestifs, ballonnements, diarrhée ou constipation d’un côté, lombalgies, dorsalgies, voire sciatique de l’autre. Pourtant, les examens sont souvent « normaux » et la souffrance reste bien réelle. Vous vous reconnaissez dans ce tableau ? Les témoignages se multiplient dans les forums, les associations de patients et les consultations spécialisées, au point que ce lien côlon irritable–dos ne peut plus être considéré comme anecdotique. Comprendre les mécanismes, identifier les diagnostics à éliminer et connaître les pistes de prise en charge permet déjà de reprendre un peu de contrôle sur le quotidien.
Côlon irritable et mal de dos : définitions cliniques, terminologie et diagnostics différentiels
Le syndrome de l’intestin irritable (SII), encore appelé côlon irritable ou colopathie fonctionnelle, touche environ 10 % de la population générale. Selon les grandes séries internationales, jusqu’à 75 % des personnes atteintes ne seraient pas diagnostiquées. Le SII se définit par des douleurs abdominales récurrentes associées à des troubles du transit (diarrhée, constipation ou alternance des deux), évoluant depuis au moins trois mois, sans anomalie organique décelable à la coloscopie, aux analyses ou à l’imagerie classique. Les critères de Rome IV constituent aujourd’hui la référence pour poser un diagnostic positif de SII.
Le mal de dos chronique non spécifique correspond, lui, à des douleurs lombaires ou dorsales durant plus de trois mois, sans cause structurale évidente (hernie discale compressive, fracture, tumeur, infection). En pratique clinique, une part significative de ces lombalgies (jusqu’à 80 % dans certaines études) est qualifiée de fonctionnelle ou « non spécifique ». La co‑existence SII + lombalgie chronique n’est donc pas rare : plusieurs travaux estiment qu’entre 30 et 50 % des patients souffrant de SII rapportent un mal de dos persistant.
Avant d’attribuer une dorsalgie au côlon irritable, certains diagnostics doivent impérativement être écartés : maladie cœliaque, MICI (maladie de Crohn, rectocolite hémorragique), pancréatite, ulcère gastroduodénal, mais aussi pathologies vertébrales (spondylarthrite ankylosante, métastases osseuses, infections rachidiennes). Les signes d’alerte incluent une perte de poids involontaire, une fièvre, des selles sanglantes, une anémie, une douleur nocturne croissante ou des troubles neurologiques dans les membres inférieurs. Lorsque ces drapeaux rouges sont absents et que le bilan reste rassurant, le lien fonctionnel entre côlon irritable et mal de dos mérite alors d’être exploré plus en détail.
Mécanismes physiopathologiques : comment le syndrome de l’intestin irritable peut déclencher un mal de dos
Hypersensibilité viscérale, axe cerveau–intestin et modulation de la douleur lombaire
L’un des concepts centraux du SII est l’hypersensibilité viscérale. Les terminaisons nerveuses du tube digestif réagissent de façon exagérée à des stimuli normalement indolores (distension par les gaz, progression du bol alimentaire). Cette hyper‑réactivité est modulée par l’axe cerveau–intestin, vaste autoroute d’informations bidirectionnelles impliquant nerf vague, moelle épinière et centres cérébraux de la douleur.
Que se passe‑t‑il lorsque cet axe est déréglé ? La recherche montre qu’une douleur viscérale prolongée peut « déborder » vers d’autres territoires, notamment les régions lombaires et dorsales, par un phénomène de sensibilisation centrale. En clair, la moelle épinière et le cerveau augmentent leur gain, un peu comme si le volume d’un amplificateur était monté trop fort : des signaux faibles deviennent douloureux, y compris au niveau des muscles paravertébraux. Ce mécanisme explique pourquoi certains patients décrivent une accentuation des lombalgies lors des crises digestives, alors même que l’IRM lombaire est strictement normale.
Dans les formes sévères de côlon irritable, la douleur intestinale ne reste pas confinée au ventre : elle peut « teinter » la perception de l’ensemble du corps, en particulier du dos.
Inflammation de bas grade, perméabilité intestinale et douleurs musculaires paravertébrales
Contrairement à ce que laisse penser l’étiquette « fonctionnelle », le SII n’est pas qu’un problème psychologique. De nombreuses équipes ont mis en évidence une inflammation de bas grade de la muqueuse intestinale, avec infiltration modérée de mastocytes et de lymphocytes, et augmentation de certaines cytokines pro‑inflammatoires. Parallèlement, une augmentation de la perméabilité intestinale (« intestin perméable ») est décrite chez une proportion non négligeable de patients.
Ce cocktail inflammatoire, bien que discret, peut avoir un retentissement systémique. Il favorise une réactivité accrue des muscles et des fascias, y compris au niveau du rachis. Les muscles paravertébraux, constamment sollicités pour maintenir la posture, deviennent alors plus sensibles, plus sujets aux contractures. Plusieurs études récentes en rhumatologie fonctionnelle suggèrent qu’une partie des douleurs musculaires chroniques associées au SII relèverait de ce terrain inflammatoire discret mais persistant.
Dysbiose intestinale, microbiote (faecalibacterium, bifidobacterium) et douleurs projetées
Le microbiote intestinal, parfois qualifié de « super‑organe », compte près de 1014 micro‑organismes. Chez les personnes atteintes de SII, on observe fréquemment une dysbiose : diminution de certaines bactéries anti‑inflammatoires comme Faecalibacterium prausnitzii ou certaines Bifidobacterium, et augmentation relative de souches pro‑inflammatoires productrices de gaz. Cette imbalance pourrait moduler la production de métabolites (acides gras à chaîne courte, tryptophane, sérotonine) influençant directement l’axe cerveau‑intestin.
Les travaux récents présentés lors de congrès internationaux sur le microbiote soulignent que cette dysbiose est associée à un seuil douloureux abaissé, non seulement au niveau viscéral, mais aussi au niveau somatique (muscles, articulations). D’où cette impression, rapportée dans de nombreux témoignages, que les douleurs lombaires ou interscapulaires s’intensifient dès que les ballonnements ou la diarrhée se manifestent. Chez certains patients, une modulation ciblée du microbiote (régime adapté, probiotiques de qualité, parfois antibiotiques non absorbables) permet une amélioration concomitante du ventre et du dos.
Spasmes coliques, distension abdominale et irradiation douloureuse vers la colonne lombaire
Sur un plan plus mécanique, les crises de spasmes coliques et la distension liée aux gaz créent des tensions importantes sur la paroi abdominale et les ligaments viscéraux. L’intestin est suspendu et relié à la colonne par un ensemble complexe de fascias ; lorsque ces structures sont « tirées » en avant, la région lombaire compense en hyper‑lordose ou en verrouillage musculaire.
Imaginez un tuteur qui soutient une plante grimpante : si la plante tire en avant, le tuteur se trouve sollicité en permanence. De la même façon, un abdomen gonflé et douloureux modifie la posture, accentue la cambrure, surcharge les articulations postérieures et les muscles paravertébraux. De nombreux patients décrivent ainsi une douleur en « barre » dans le bas du dos ou au niveau du sacrum, qui s’intensifie après les repas riches en FODMAP, lorsque le ventre devient dur et tendu.
Cartographie des douleurs : zones lombaires et dorsales les plus souvent citées dans les témoignages
Douleurs lombaires basses, sacrum et charnière L4–L5 chez les patients atteints de côlon irritable
Dans les récits de patients souffrant de côlon irritable, la zone la plus fréquemment mentionnée est la région lombaire basse, autour de la charnière L4–L5 et du sacrum. La douleur est souvent décrite comme un poids, une barre, parfois des brûlures irradiant vers les hanches. Vous remarquez peut‑être que ces lombalgies sont plus intenses le matin au réveil, après une nuit de transit ralenti et de ballonnements, ou au contraire en fin de journée après plusieurs épisodes de diarrhée épuisants.
Les statistiques issues de cohortes cliniques montrent que jusqu’à 60 % des patients SII présentant un mal de dos situent la douleur principale dans cette zone lombo‑sacrée. Des points gâchettes (trigger points) sont fréquemment retrouvés à la palpation des muscles carré des lombes, psoas et fessiers moyens. Un travail spécifique sur ces chaînes musculaires dans le cadre d’une prise en charge globale (kinésithérapie, exercices d’étirements, activité physique adaptée) améliore souvent à la fois la mobilité du tronc et le confort digestif, ce qui renforce l’hypothèse d’une interdépendance fonctionnelle.
Douleurs dorsales hautes et interscapulaires associées aux ballonnements et au transit ralenti
Les douleurs dorsales hautes, entre les omoplates, constituent un autre motif fréquent de plainte. De nombreuses personnes décrivent une sensation de « plaque de béton » sous les omoplates, de tension diffuse dans la région interscapulaire, parfois accompagnée de brûlures rétro‑sternales ou de reflux. Ces symptômes dorsaux sont souvent associés à des ballonnements massifs, une digestion très lente, voire un reflux gastro‑œsophagien fonctionnel.
Sur le plan anatomique, la jonction dorso‑lombaire et la région interscapulaire représentent un carrefour de projections douloureuses viscérales (estomac, foie, pancréas, côlon transverse). Les études de stimulation viscérale montrent que des distensions coliques importantes peuvent être ressenties dans le dos plutôt que dans le ventre. Lorsque les investigations lourdes (scanner, IRM, endoscopie) ont éliminé les maladies graves, ce type de dorsalgie haute peut donc être intégré au tableau fonctionnel du SII.
Douleurs diffuses type fibromyalgie chez les patients avec SII, anxiété et troubles du sommeil
Un sous‑groupe de patients présente un tableau plus diffus, avec des douleurs musculaires généralisées, une fatigue chronique, un sommeil non réparateur et une hyper‑sensibilité au toucher. Dans ces cas, le SII coexiste fréquemment avec un syndrome fibromyalgique. Selon certaines séries, jusqu’à 30 % des personnes souffrant de fibromyalgie ont également un côlon irritable, ce qui suggère un terrain neuro‑inflammatoire commun.
Pour vous, cela se traduit souvent par la sensation d’avoir « mal partout », avec un dos toujours douloureux, des épaules raides, des maux de tête, en plus des troubles digestifs. L’anxiété et les troubles du sommeil viennent alimenter ce cercle vicieux, car un sommeil fragmenté abaisse encore le seuil de tolérance à la douleur. Ici, la prise en charge doit sortir du seul cadre gastro‑entérologique pour intégrer une approche pluridisciplinaire : éducation thérapeutique, activité physique douce et régulière, psychothérapie orientée sur la gestion de la douleur (TCC, hypnose), voire certains traitements neuromodulateurs à faible dose.
Douleurs unilatérales et syndrome du muscle piriforme aggravés par la constipation chronique
Un autre profil fréquemment évoqué dans les témoignages associe constipation tenace, efforts de poussée importants à la selle, hémorroïdes et douleurs unilatérales fessières ou postérieures de cuisse. Dans ce contexte, le syndrome du muscle piriforme est un diagnostic courant : ce petit muscle profond, situé au niveau de la fesse, peut comprimer le nerf sciatique lorsqu’il est contracturé, donnant une « fausse sciatique » sans atteinte discale visible à l’IRM.
La constipation chronique liée au SII augmente la pression intra‑abdominale et sollicite fortement le plancher pelvien, le piriforme et les muscles fessiers. Si vous passez beaucoup de temps assis, que vos selles sont dures et difficiles à évacuer, ce terrain est encore plus propice aux douleurs unilatérales irradiant vers la jambe. Un travail ciblé sur la régulation du transit (hydratation, fibres adaptées, prise en charge du SII) et sur la reprogrammation musculaire du bassin peut réduire considérablement ces lombosciatalgies fonctionnelles.
| Type de douleur | Zone principale | Facteur digestif souvent associé |
|---|---|---|
| Lombalgie basse | L4–L5 / sacrum | Ballonnements, constipation, gaz importants |
| Dorsalgie haute | Région interscapulaire | Transit ralenti, reflux, repas copieux |
| Douleurs diffuses | Muscles paravertébraux et membres | SII + anxiété, troubles du sommeil |
| Douleur unilatérale type sciatique | Fesse, face postérieure de cuisse | Constipation chronique, efforts de poussée |
Témoignages de patients : récits croisés entre gastro‑entérologie et rhumatologie
Parcours de claire, 34 ans : côlon irritable, endométriose suspectée et douleurs lombaires cycliques
Claire souffre de douleurs abdominales et lombaires depuis l’adolescence. Longtemps, ses maux de ventre ont été attribués à une « fragilité intestinale ». Les épisodes de constipation douloureuse, accompagnés d’un mal de dos intense, se majorent systématiquement quelques jours avant les règles. Après des années d’errance, un gastro‑entérologue évoque un SII et lui parle des FODMAP, tandis qu’un gynécologue suspecte une endométriose associée.
Le cas de Claire illustre la complexité des interactions entre pelvis, intestin et rachis lombaire. Le côlon irritable n’exclut pas d’autres pathologies pelviennes, et les douleurs cycliques doivent faire rechercher une cause gynécologique. Dans son cas, la combinaison d’un régime pauvre en FODMAP, d’un traitement hormonal pour l’endométriose et d’exercices de renforcement doux du tronc a permis de diminuer la fréquence des crises, même si les jours précédant les règles restent délicats.
Expérience de marc, 42 ans : crise de colopathie fonctionnelle, sciatique fonctionnelle et examens normaux
Marc, cadre dans une grande entreprise, subit une grosse période de stress professionnel. En quelques mois, il développe des douleurs ventre–dos très invalidantes : diarrhées urgentes, ballonnements massifs, douleurs en barre dans le bas du dos irradiant parfois dans la fesse droite, comme une sciatique. Il consulte successivement plusieurs gastro‑entérologues et rhumatologues, passe coloscopie, IRM lombaire, analyses de sang exhaustives : tout revient normal.
Le diagnostic retenu est celui de colopathie fonctionnelle associée à une sciatique non radiculaire, liée à une hyper‑tension musculaire des fessiers et du piriforme. Marc reconnaît qu’il serre les dents et les muscles en permanence. L’introduction d’une activité physique régulière, d’une thérapie cognitivo‑comportementale centrée sur la gestion du stress et d’un régime adapté aux FODMAP a progressivement réduit ses symptômes. Son témoignage rejoint ceux de nombreux patients qui, après avoir exclu les pathologies graves, constatent un lien étroit entre charge mentale, ventre et dos.
Histoire de samira, 29 ans : alternance diarrhée–constipation, spasmes coliques et dorsalgies nocturnes
Samira raconte des nuits écourtées par des douleurs dorsales et abdominales : réveils à 5 h du matin, spasmes intestinaux la forçant à aller plusieurs fois aux toilettes, puis incapacité à se rendormir à cause d’une barre douloureuse entre les omoplates. La journée, elle craint de manger car chaque repas peut déclencher une nouvelle crise. Son poids chute en quelques mois, ce qui ajoute à l’angoisse.
Dans son cas, les explorations ont éliminé MICI et maladie cœliaque, mais ont mis en évidence un SII mixte (alternance diarrhée–constipation) avec hyper‑sensibilité digestive marquée. La prise en charge a combiné réassurance médicale, ajustements alimentaires, travail postural et soutien psychologique. Samira souligne combien le fait de découvrir des histoires similaires dans les forums de patients lui a permis de se sentir moins seule et de prendre au sérieux le lien entre côlon irritable et dorsalgies nocturnes, longtemps minimisées par son entourage.
Profil de julien, 50 ans : SII post-infectieux, stress professionnel et mal de dos chronique non spécifique
Après une sévère gastro‑entérite contractée à l’étranger, Julien développe un SII post‑infectieux. Les troubles digestifs persistent des mois : diarrhées fréquentes, urgence matinale, fatigue écrasante. Peu à peu, un mal de dos insidieux s’installe, d’abord ponctuel puis quasi permanent, sans véritable cause rhumatologique identifiée. Julien cumule un travail sédentaire, du stress et une activité physique minimale.
Les études récentes montrent que jusqu’à 30 % des patients ayant subi une infection digestive aiguë développent un SII post‑infectieux. Chez une partie d’entre eux, le mal de dos chronique vient s’ajouter au tableau. La reconstitution progressive du microbiote, l’augmentation de l’activité physique (marche, renforcement du tronc), et l’apprentissage de techniques de relaxation orientées sur l’axe cerveau–intestin se révèlent souvent bénéfiques. Julien a ainsi pu réduire de plus de 50 % l’intensité de ses douleurs en un an, selon ses propres auto‑évaluations sur échelle visuelle analogique.
Les récits de patients montrent un motif récurrent : quand le ventre se calme, le dos se relâche ; quand le transit se dérègle, la colonne se remet à crier.
Explorations médicales : examens recommandés en cas de côlon irritable et mal de dos associé
Bilan gastro‑entérologique : coloscopie, test au lactose, recherche de maladie cœliaque
En présence d’un tableau associant douleurs abdominales, troubles du transit et mal de dos, le premier enjeu est d’écarter les maladies sérieuses du tube digestif. Selon l’âge, les antécédents familiaux et les symptômes associés, le gastro‑entérologue peut recommander :
- une coloscopie avec biopsies, surtout après 50 ans ou en cas de signes d’alerte (sang dans les selles, amaigrissement, anémie) ;
- un test d’intolérance au lactose (test respiratoire à l’hydrogène) si des diarrhées surviennent après les produits laitiers ;
- un dépistage de
maladie cœliaquepar sérologie et, si besoin, biopsies duodénales lors d’une gastroscopie.
Vous vous demandez peut‑être à quel moment ces examens deviennent nécessaires ? En pratique, la présence de symptômes depuis plus de trois mois, sans aggravation progressive, chez un sujet jeune sans drapeau rouge oriente davantage vers un SII. Néanmoins, une exploration initiale minimale est souvent utile pour sécuriser le patient et le médecin, ce qui facilite ensuite l’acceptation du diagnostic de colopathie fonctionnelle.
Imagerie du rachis : radiographie, IRM lombaire et exclusion de hernie discale ou spondylarthrite
Lorsque le mal de dos est au premier plan, surtout s’il est nocturne, qu’il réveille en deuxième partie de nuit, ou qu’il s’accompagne de raideur matinale prolongée, un avis rhumatologique et une imagerie du rachis s’imposent. La radiographie standard et l’IRM lombaire (voire dorsale) permettent d’exclure une hernie discale compressive, une fracture, une tumeur, une spondylarthrite ankylosante ou d’autres pathologies inflammatoires.
Il est fréquent que ces examens reviennent « normaux » ou ne montrent que de modestes anomalies dégénératives (discrète protrusion discale, arthrose modérée), peu corrélées à l’intensité des douleurs. Ce décalage entre imagerie rassurante et symptômes très gênants est typique des douleurs fonctionnelles. Savoir que la colonne n’est pas gravement atteinte n’annule pas la douleur, mais change la stratégie de prise en charge : l’objectif devient alors de « recalibrer » les systèmes de perception et de régulation plutôt que de « réparer » une lésion structurale.
Analyses biologiques : CRP, calprotectine fécale, marqueurs inflammatoires et carences nutritionnelles
Un bilan biologique adapté aide à distinguer SII et pathologies inflammatoires. En routine, un médecin vérifiera :
- la CRP et la vitesse de sédimentation (VS) pour détecter un syndrome inflammatoire systémique ;
- la
calprotectine fécale, marqueur non invasif d’inflammation intestinale, généralement normale dans le SII et élevée dans les MICI ; - une NFS, un bilan hépatique, la ferritine et la vitamine B12 pour repérer d’éventuelles carences liées à un régime restrictif ou à une malabsorption.
Des auto‑anticorps (FAN, anti‑mitochondries) peuvent être retrouvés dans certains contextes, sans traduire nécessairement une hépatopathie auto‑immune active. L’interprétation de ces marqueurs doit toujours se faire en lien étroit avec un clinicien expérimenté, sous peine de multiplier les examens anxiogènes sans bénéfice pour le patient. L’objectif reste de sécuriser le terrain, pas de médicaliser à outrance des variantes biologiques bénignes.
Diagnostic fonctionnel selon les critères de rome IV pour le SII et les recommandations de la HAS
Une fois les maladies graves écartées, le diagnostic de SII repose sur des critères cliniques précis, dits Rome IV : douleurs abdominales récurrentes au moins un jour par semaine durant les trois derniers mois, associées à au moins deux des éléments suivants : lien avec la défécation, modification de la fréquence des selles, modification de la consistance des selles. La Haute Autorité de Santé (HAS) recommande d’affirmer ce diagnostic de façon positive, plutôt que par excès d’examens « pour être sûr ».
Reconnaître clairement un syndrome de l’intestin irritable a un impact thérapeutique majeur. Le patient n’est plus dans une quête sans fin de « la maladie cachée » mais peut se concentrer sur la gestion des symptômes et l’amélioration de la qualité de vie. Dans cette perspective, le mal de dos associé au SII est intégré comme une composante fonctionnelle de l’atteinte globale, et non comme un problème isolé, ce qui ouvre la voie à une prise en charge intégrative.
Un diagnostic fonctionnel solide n’est pas un diagnostic « par défaut » : c’est la reconnaissance officielle d’un trouble réel, fréquent et digne d’être pris en charge avec sérieux.
Prise en charge intégrative : stratégies validées pour soulager à la fois le côlon irritable et le mal de dos
La combinaison côlon irritable–mal de dos nécessite une approche globale, dépassant le simple traitement symptomatique ponctuel. Les études convergent vers trois axes majeurs : modulation du microbiote et de l’alimentation, rééducation du corps (posture, activité physique, respiration) et régulation de l’axe cerveau–intestin. L’idée est de ne plus traiter séparément « le ventre » d’un côté et « le dos » de l’autre, mais de considérer l’organisme comme un système unique dont chaque maillon influence les autres.
Sur le plan digestif, les traitements symptomatiques ont leur place : antispasmodiques, compléments à base de psyllium pour réguler le transit, éventuellement probiotiques ciblés. Pour le dos, les antalgiques simples, la kinésithérapie et les exercices de gainage doux sont souvent utiles. Mais l’expérience clinique montre que la véritable amélioration vient surtout des modifications du mode de vie : sommeil régulier, réduction des pics de stress, activité physique modérée mais constante (marche, yoga, Pilates, natation douce).
Les thérapies cognitivo‑comportementales centrées sur la douleur, l’hypnose médicale et certaines approches de pleine conscience ont démontré leur efficacité tant dans le SII que dans les lombalgies chroniques. Elles permettent à votre système nerveux de « baisser le volume » de la douleur perçue, de diminuer la catastrophisation et de retrouver une forme d’auto‑efficacité : la sensation que des leviers concrets existent pour reprendre la main. Cette dimension psychocorporelle, loin d’être accessoire, constitue un pilier de la prise en charge intégrative.
Ajustements alimentaires et régime FODMAP pour réduire simultanément ballonnements et tensions dorsales
Pour beaucoup de patients, l’alimentation est le levier le plus tangible, celui sur lequel vous pouvez agir dès aujourd’hui. Le régime pauvre en FODMAP (Fermentable Oligo‑, Di‑, Mono‑saccharides And Polyols), développé par l’université Monash, a montré son efficacité chez 50 à 70 % des personnes atteintes de SII dans les études contrôlées. En réduisant les sucres fermentescibles (certains fruits, légumes, produits laitiers, céréales et édulcorants), ce protocole diminue les ballonnements, la douleur abdominale et les troubles du transit.
En pratique, de nombreux patients rapportent qu’en maîtrisant les ballonnements et la distension abdominale, les tensions lombaires et dorsales diminuent en parallèle. Cela paraît logique : moins de gaz, moins de ventre en avant, donc moins de traction sur la colonne. Toutefois, le régime FODMAP doit rester personnalisé et limité dans le temps : une phase d’éviction stricte de 4 à 6 semaines, suivie d’une phase de réintroduction progressive pour identifier vos propres seuils de tolérance. Une diététicienne formée à ce protocole est un atout précieux pour éviter les carences et adapter le régime à votre quotidien.
Au‑delà des FODMAP, certains principes simples aident souvent à réduire à la fois les symptômes digestifs et les douleurs de dos :
- Manger lentement, assis, en mastiquant bien, pour limiter l’aérophagie et la distension colique.
- Fractionner les repas (3 repas principaux + 1 à 2 collations légères) plutôt que deux gros repas qui surchargent l’intestin.
- Boire suffisamment d’eau dans la journée, mais éviter les grandes quantités pendant les repas et les boissons gazeuses qui majorent les ballonnements.
- Limiter l’alcool et la caféine qui irritent la muqueuse digestive et perturbent le sommeil, avec un impact indirect sur la perception de la douleur.
Certains patients trouvent aussi un bénéfice à intégrer des aliments riches en acides gras oméga‑3 (poissons gras, huile de colza, noix) pour leur effet anti‑inflammatoire doux, ou à utiliser ponctuellement des plantes comme la menthe poivrée en gélules entérosolubles pour réduire les spasmes coliques. Là encore, l’accompagnement par un professionnel de santé sensibilisé au SII et aux lombalgies fonctionnelles aide à faire le tri parmi les nombreuses options proposées, notamment sur internet.
En combinant ces ajustements alimentaires, une activité physique adaptée et une prise en charge ciblant l’axe cerveau–intestin, il devient possible d’atténuer significativement à la fois le côlon irritable et le mal de dos associé. Chaque amélioration, même modeste, nourrit un cercle vertueux : moins de douleur, plus de mouvement, un transit plus régulier, un sommeil de meilleure qualité, et progressivement une vie quotidienne moins centrée sur les symptômes.