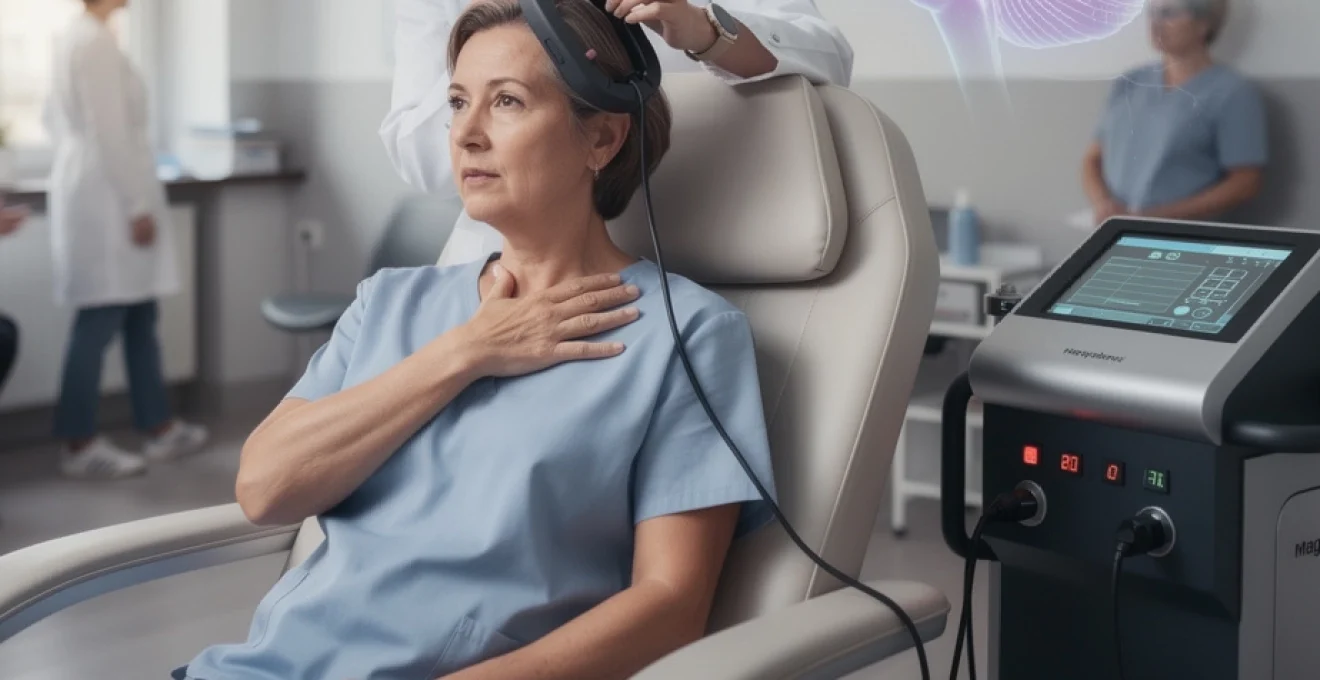
La stimulation magnétique transcrânienne répétitive, ou rTMS, s’impose peu à peu comme une option crédible dans la fibromyalgie, là où les médicaments classiques soulagent souvent mal et au prix d’effets secondaires lourds. Entre les études cliniques menées en France, au Brésil ou au Japon et les récits très concrets de patients qui décrivent moins de douleurs, un sommeil plus profond ou la possibilité de reprendre une activité, le contraste avec l’errance thérapeutique habituelle est frappant. Si vous vivez avec une fibromyalgie sévère, ces témoignages donnent un aperçu réaliste de ce que la RTMS peut, ou ne peut pas, apporter : ni miracle instantané, ni simple gadget. Ils éclairent surtout une question centrale : comment moduler le cerveau pour atténuer une douleur diffuse, fluctuante, souvent incomprise, sans ajouter une couche de chimie de plus.
RTMS et fibromyalgie : rappels cliniques et bases neurophysiologiques
Physiopathologie de la fibromyalgie : sensibilisation centrale, voie nociceptive et déséquilibre sérotoninergique
Comprendre ce que la RTMS essaie de corriger suppose de revenir à la physiopathologie de la fibromyalgie. Dans cette maladie, les muscles, les articulations et les tendons sont structurellement normaux, mais le système nerveux central traite la douleur comme si le signal était constamment amplifié. Ce phénomène, appelé sensibilisation centrale, implique des altérations des voies nociceptives, de la moelle jusqu’au cortex, avec une hyperréactivité des neurones et une baisse des systèmes inhibiteurs naturels de la douleur. En pratique, vous ressentez des douleurs diffuses, changeantes, disproportionnées par rapport aux stimuli, souvent aggravées par le stress ou le manque de sommeil.
Les études montrent fréquemment un déséquilibre des systèmes sérotoninergiques et noradrénergiques, qui jouent un rôle clé dans la modulation de la douleur, de l’humeur et du sommeil. Ce déséquilibre explique en partie l’association fréquente avec l’anxiété, la dépression, les troubles du sommeil et le fameux « fibro fog » (brouillard cognitif). Les techniques de neuroimagerie (IRM fonctionnelle, TEP) confirment cette vision : hyperactivité de régions cérébrales impliquées dans la perception de la douleur et hypofonction des circuits de contrôle descendant. La fibromyalgie est ainsi classée parmi les douleurs nociplastiques, où l’anomalie se situe dans le traitement du message douloureux plus que dans le tissu périphérique.
Principe de la RTMS : stimulation magnétique répétitive, cortex moteur primaire (M1) et modulation de la plasticité synaptique
La RTMS consiste à appliquer, sur le cuir chevelu, une bobine magnétique qui délivre des impulsions brèves. Ces impulsions génèrent un courant électrique focalisé dans le cortex, sans chirurgie ni anesthésie. L’objectif n’est pas de « griller » des neurones, mais de moduler leur excitabilité et, au fil des séances, de remodeler la plasticité synaptique des réseaux impliqués dans la douleur chronique. Le cortex moteur primaire gauche (M1) est la cible la plus étudiée dans la fibromyalgie. Stimulé à haute fréquence (en général 10 Hz), M1 augmente l’activité des voies inhibitrices descendantes qui partent du cortex et descendent vers la moelle pour « freiner » le signal douloureux.
Sur le plan neurobiologique, cette stimulation répétitive induit des effets proches d’une potentialisation ou d’une dépression à long terme (LTP/LTD-like), un peu comme si l’on recalibrait la sensibilité d’un potentiomètre. Plusieurs méta‑analyses récentes rapportent une diminution significative de la douleur après des protocoles de haute fréquence ciblant M1, avec un effet maximal entre la fin du protocole et 4 semaines. La qualité de vie, elle, semble s’améliorer plus tardivement, entre 5 et 12 semaines, suggérant que le cerveau a besoin de temps pour réorganiser ses réseaux autour de cette nouvelle « norme » de traitement de la douleur.
Protocoles RTMS haute fréquence vs basse fréquence : paramètres de stimulation et objectifs neurobiologiques
Les protocoles de RTMS se distinguent principalement par la fréquence utilisée et la durée des trains de stimulation. En haute fréquence (≥ 5 Hz, souvent 10 Hz), la stimulation est considérée comme excitatrice : elle augmente l’activité locale et favorise une plasticité de type LTP. En basse fréquence (≤ 1 Hz), la stimulation est plutôt inhibitrice et se rapproche d’une plasticité de type LTD. Dans la fibromyalgie, la plupart des essais efficaces utilisent une RTMS haute fréquence sur M1 gauche, à raison de 2 000 à 3 000 impulsions par séance, 5 jours par semaine au départ, puis avec un espacement progressif.
Les paramètres typiques incluent une intensité autour de 80 % à 120 % du seuil moteur de repos, déterminé individuellement au début du protocole. Ce réglage personnalisé est essentiel : trop faible, la stimulation n’aura pas d’effet durable ; trop forte, le risque de céphalées ou de crises convulsives augmente, même si ce risque reste extrêmement faible avec le respect des recommandations internationales. Les protocoles basse fréquence, utilisés plutôt sur le cortex préfrontal dans la dépression, semblent moins pertinents pour la douleur fibromyalgique, comme le confirme la méta‑analyse de Choo et al., où la stimulation du DLPFC n’apportait pas de bénéfice significatif sur la douleur.
Zones cibles en fibromyalgie : cortex préfrontal dorsolatéral (DLPFC), cortex somatosensoriel secondaire et réseau du mode par défaut
Si M1 reste la cible de référence pour la douleur, d’autres régions corticales intéressent les équipes de recherche. Le cortex préfrontal dorsolatéral (DLPFC), déjà largement utilisé en psychiatrie pour la dépression résistante, intervient dans l’évaluation émotionnelle de la douleur, le catastrophisme et l’anxiété. Stimuler le DLPFC à haute fréquence pourrait potentiellement réduire l’hypervigilance et améliorer l’humeur, mais les données spécifiques à la fibromyalgie restent contrastées, avec des résultats moins nets que pour M1 sur la douleur elle-même.
Le cortex somatosensoriel secondaire (S2) et le réseau du mode par défaut (default mode network), impliqués dans l’intégration sensorielle et la rumination, sont aussi étudiés comme cibles de neuromodulation. Des travaux en IRM fonctionnelle montrent, après RTMS, une normalisation partielle des connexions entre ces régions et les structures profondes comme l’insula ou le thalamus. Pour vous, cela se traduit parfois par une moindre focalisation sur la douleur, un ressenti corporel moins envahissant et une diminution du « bruit de fond » douloureux qui accompagne la vie quotidienne.
Cadres cliniques des protocoles RTMS pour fibromyalgie en france et en europe
Organisation des séances de RTMS à l’hôpital : exemples du CHU de Clermont-Ferrand, AP‑HP et hôpital de la Pitié‑Salpêtrière
En France et en Europe, les séances de RTMS pour fibromyalgie sont le plus souvent réalisées dans des Centres d’Évaluation et de Traitement de la Douleur (CETD) ou des services de neurologie et de psychiatrie. Plusieurs CHU, comme Clermont‑Ferrand, Nantes ou l’AP‑HP (Ambroise‑Paré, Pitié‑Salpêtrière, etc.), proposent des protocoles structurés, parfois dans le cadre d’essais cliniques. L’organisation typique repose sur une phase d’induction intensive, par exemple 10 séances sur 2 semaines, suivie d’un entretien avec des séances espacées (hebdomadaires puis mensuelles). Lorsque vous habitez loin du centre, une hospitalisation de semaine peut être proposée, comme l’a vécu une patiente contrainte de faire 2 heures de trajet pour chaque séance.
Une séance dure en moyenne 20 à 30 minutes, auxquelles il faut ajouter le temps d’installation, du recueil des scores de douleur et du repos après la stimulation. L’environnement est souvent décrit comme calme, avec un fauteuil inclinable, parfois une lumière tamisée. Un infirmier ou un technicien de neurophysiologie reste généralement à proximité et ajuste les paramètres en temps réel si vous ressentez un inconfort. Les premières séances servent aussi à roder la logistique : vous apprenez comment votre corps réagit, comment organiser vos transports, et comment gérer la fatigue post‑séance.
Différences entre séances RTMS en hôpital de jour, cabinet libéral et centre antidouleur pluridisciplinaire
En hôpital de jour, les séances s’inscrivent souvent dans un parcours global de prise en charge de la douleur, avec consultations médicales, kinésithérapie, psychologues, voire ateliers d’éducation thérapeutique. Ce cadre pluridisciplinaire facilite l’ajustement conjoint des médicaments, de l’activité physique et de la RTMS. En cabinet libéral spécialisé ou dans des centres privés de neuromodulation, l’accent est parfois davantage mis sur la technique elle‑même, avec un suivi très rapproché mais moins d’intervenants autour.
Dans un centre antidouleur pluridisciplinaire, le protocole RTMS est fréquemment intégré à un programme complet incluant TENS, relaxation, hypnose, ou thérapies cognitivo‑comportementales. Cette diversité peut être un avantage si vous présentez de nombreuses comorbidités (troubles digestifs, anxiété sévère, insomnie). En revanche, en cabinet libéral, la souplesse horaire et la personnalisation du rythme de séances sont souvent mieux adaptées à une activité professionnelle en cours, mais au prix d’un reste à charge parfois plus important, la RTMS n’étant pas encore toujours bien remboursée dans la fibromyalgie.
Appareillages utilisés : magstim, MagVenture, NeuroStar et caractéristiques techniques des bobines en « figure‑8 »
Plusieurs marques d’appareils de RTMS coexistent sur le marché européen : Magstim, MagVenture, NeuroStar, entre autres. Toutes reposent sur le même principe physico‑électrique, mais diffèrent par l’ergonomie, les possibilités de personnalisation des protocoles et les types de bobines utilisées. Les bobines en « figure‑8 » (en forme de 8) sont les plus courantes pour la fibromyalgie, car elles permettent une focalisation plus précise du champ magnétique sur une région corticale donnée, limitant ainsi la diffusion vers des zones non ciblées.
Certains dispositifs intègrent des systèmes de neuronavigation basés sur l’IRM individuelle, ce qui autorise un ciblage très fin de M1 ou du DLPFC. D’autres utilisent des repères crâniométriques standardisés, suffisants dans la majorité des cas. Sur le plan technique, la fréquence, l’intensité et le nombre d’impulsions par séance sont programmables, ce qui permet d’adapter la stimulation à la tolérance de chaque patient. Pour vous, la marque de l’appareil importe moins que l’expertise du centre, le respect des recommandations de sécurité et la cohérence du protocole proposé avec les données de la littérature.
Critères d’éligibilité des patients fibromyalgiques : ACR 2010/2016, EVA douleur, comorbidités anxiodépressives
L’accès à la RTMS n’est pas automatique après un diagnostic de fibromyalgie. La plupart des centres appliquent des critères inspirés des recommandations de l’ACR 2010/2016 (American College of Rheumatology), avec un score de douleur diffuse et de symptômes associés compatible avec une fibromyalgie, une ancienneté des symptômes de plusieurs mois à années, et l’échec ou la tolérance insuffisante des traitements médicamenteux classiques (antidépresseurs type duloxétine, anticonvulsivants type prégabaline, antalgiques). Une EVA douleur (échelle visuelle analogique) supérieure à 5/10 malgré cette prise en charge de base est souvent retenue.
Les comorbidités anxiodépressives sont fréquentes et doivent être évaluées, notamment via l’échelle HAD (Hospital Anxiety and Depression scale). Dans certains cas, l’indication de RTMS sur le DLPFC est posée d’abord pour une dépression résistante, avec un bénéfice indirect sur la douleur fibromyalgique. Les contre‑indications absolues restent rares mais doivent être systématiquement recherchées : antécédent d’épilepsie non contrôlée, implants métalliques intracrâniens, pacemaker non compatible, grossesse non documentée. Un entretien approfondi vise aussi à vérifier votre motivation, votre capacité à suivre un protocole parfois long et à gérer les contraintes de transport.
Témoignages de patients fibromyalgiques : ressenti avant, pendant et après un protocole RTMS
Témoignage de « claire, 42 ans » : parcours de soins classique (lyrica, duloxétine, kinésithérapie) avant la RTMS
Claire, 42 ans, vit avec une fibromyalgie sévère depuis 7 ans. Son parcours ressemble à celui de nombreux patients : d’abord une errance diagnostique, puis la mise sous prégabaline (Lyrica), duloxétine, myorelaxants et anti‑inflammatoires ponctuels. Elle suit aussi des séances de kinésithérapie, de balnéothérapie et tente plusieurs approches complémentaires (ostéopathie, yoga doux). Malgré ces efforts, la douleur diffuse reste évaluée à 7/10 en moyenne, avec des pics à 9/10, un sommeil très fragmenté et une fatigue extrême. Marcher plus de 15 minutes ou porter des charges légères devient un défi, et l’arrêt de travail s’installe dans la durée.
Adressée en Centre Anti‑Douleur, elle se voit proposer une RTMS haute fréquence sur M1. L’idée de « recevoir des ondes dans le cerveau » l’angoisse fortement, d’autant que deux membres de sa famille ont eu des crises d’épilepsie. Elle hésite plusieurs mois avant d’accepter, poussée par la perspective de ne plus vivre « couchée ou sur le canapé ». Comme de nombreux patients, son attente oscille entre espoir fort et peur d’une déception de plus.
Premières sensations durant les séances RTMS : perception des impulsions, céphalées de tension, fatigue transitoire
Dès la première séance, Claire découvre des sensations très concrètes : un bruit rythmé de « tac tac tac » à chaque train d’impulsions, un picotement localisé sur le cuir chevelu, parfois une contraction légère des muscles du front ou de la main opposée lorsque le seuil moteur est testé. Ce n’est pas douloureux, plutôt désagréable, comme si l’on tapotait régulièrement à l’intérieur du crâne. Après 20 minutes, elle se sent « la tête lourde » et extrêmement fatiguée, au point de devoir se reposer dans la salle d’attente avant de repartir.
Au fil des séances, ces effets se stabilisent : une partie des patients décrit des céphalées de tension modérées, parfois des nausées ou des vertiges légers dans les 24 à 48 heures. Dans plusieurs témoignages, la consigne de bien s’hydrater (1,5 à 2 litres d’eau après la séance) semble réduire le risque de maux de tête le lendemain. Certains relatent au contraire une tolérance quasi parfaite, avec seulement l’inconfort du bruit et de la pression de la bobine sur le cuir chevelu. La variabilité est importante, et votre propre expérience dépendra de votre sensibilité individuelle et du réglage de l’intensité.
Évolution de la douleur diffuse et des points gâchettes (tender points) après 10, 20 et 30 séances
Dans le cas de Claire, aucune amélioration nette n’apparaît avant la 8ᵉ‑9ᵉ séance. Cela rejoint les données de plusieurs études : le soulagement peut être tardif, ce qui rend la persévérance cruciale. Après une dizaine de séances, l’EVA moyenne descend de 7/10 à 5‑6/10, avec surtout une diminution des pics douloureux les plus intenses. Les points gâchettes, palpés systématiquement par le médecin, restent sensibles mais moins déclencheurs de douleurs en « éclair » dans les jours qui suivent.
Vers 20 séances, certains patients atteignent une réduction de 30 % à 50 % de leur douleur, ce qui correspond aux taux de « répondeurs » retrouvés dans les essais contrôlés (environ 40 % de patients avec une réduction de la douleur ≥ 50 % à 8 semaines dans une grande étude multicentrique). D’autres, malheureusement, ne ressentent aucune amélioration significative, malgré le même protocole. Après 30 séances, Claire estime qu’elle vit « à 4/10 » la plupart du temps, avec encore des poussées mais moins invalidantes et plus courtes. Pour elle, la RTMS n’a pas « guéri » la fibromyalgie, mais a remis le curseur de la douleur à un niveau compatible avec une vie sociale.
Impact sur le sommeil non réparateur, le brouillard fibro (« fibro fog ») et la capacité de concentration
Les témoignages convergent souvent sur un point : avant même la diminution nette de la douleur, beaucoup rapportent un sommeil plus profond, avec moins de réveils nocturnes et un endormissement plus rapide. Certains décrivent le passage d’un sommeil « haché, sans rêves » à un sommeil plus continu, avec un réveil moins courbaturé. Cette amélioration de la qualité du sommeil pourrait expliquer en partie la baisse de la fatigue diurne et du « fibro fog » observée après plusieurs semaines.
Sur le plan cognitif, Claire note une meilleure capacité à suivre une conversation, à se concentrer sur un livre ou un film, et moins d’oublis au quotidien. Les études suggèrent que ces effets pourraient être liés à une modulation des réseaux fronto‑pariétaux impliqués dans l’attention et la mémoire de travail. Là encore, la variabilité reste grande : certains patients ne constatent aucun changement sur le plan cognitif, tandis que d’autres décrivent une « clarté mentale » retrouvée, parfois plus marquante que la diminution de la douleur elle‑même.
Retour d’expérience sur la reprise d’activité professionnelle et les limitations fonctionnelles à moyen terme
Après 6 mois de RTMS d’entretien (1 séance par mois), Claire envisage une reprise à temps partiel thérapeutique. Le retour au travail est progressif et encadré : adaptation du poste, limitation des tâches physiques, pauses régulières. Les échelles fonctionnelles montrent une amélioration de la capacité à marcher, à se lever d’une chaise, à monter des escaliers, sans pour autant retrouver un niveau « pré‑maladie ». Plusieurs patients racontent un vécu similaire : la RTMS permet de rouvrir la porte à des projets (reprise d’activité, loisirs, voyages courts), mais ne supprime ni la fatigue ni les jours « sans ».
D’autres témoignages sont plus mitigés : certains ne retrouvent pas un état compatible avec leur ancien métier, notamment dans les professions physiques ou très stressantes. Néanmoins, même lorsque la reprise professionnelle n’est pas possible, la diminution des douleurs et de l’hyperalgésie peut faciliter la participation à la vie familiale et sociale. Une observation fréquente est la baisse de la consommation d’antalgiques forts (codéine, tramadol), avec parfois un sevrage complet, ce qui réduit le « brouillard médicamenteux » et améliore la vigilance.
RTMS et évaluation des résultats : mesures quantitatives et retours subjectifs des patients
Utilisation des échelles FIQ, FIQ‑R, EVA douleur et HAD dans le suivi des patients fibromyalgiques sous RTMS
Pour objectiver les effets de la RTMS, les équipes utilisent plusieurs outils standardisés. L’EVA douleur reste l’indicateur le plus simple et le plus parlant : une baisse d’au moins 2 points (par exemple de 7 à 5) est généralement considérée comme cliniquement significative. Le FIQ ou FIQ‑R (Fibromyalgia Impact Questionnaire, version révisée) explore plus largement l’impact sur la vie quotidienne, la capacité à travailler, les activités domestiques, l’humeur. Dans plusieurs études, une amélioration du FIQ n’apparaît qu’à distance du protocole, entre 5 et 12 semaines, malgré une baisse de la douleur plus précoce.
L’échelle HAD permet de suivre l’évolution de l’anxiété et de la dépression. Des données publiées rapportent une probabilité de plus de 65 % d’amélioration des niveaux d’anxiété après RTMS ciblant M1, même si l’effet direct sur les symptômes dépressifs résiduels reste souvent modeste en dehors des protocoles spécifiquement dédiés à la dépression. Pour vous, ces questionnaires peuvent paraître répétitifs, mais ils offrent une photographie utile de votre trajectoire, à partager avec l’équipe afin d’ajuster le rythme des séances ou de décider de la poursuite du traitement.
Corrélation entre retours de patients et données d’imagerie fonctionnelle (IRMf, TEP‑scan) après RTMS
Les études d’imagerie fonctionnelle, bien que réalisées sur de petits groupes, montrent des corrélations intéressantes entre les ressentis des patients et les modifications cérébrales observées après RTMS. Une IRMf peut mettre en évidence une diminution de l’hyperactivité de l’insula et du cortex cingulaire antérieur, régions clés dans l’intégration de la douleur, ainsi qu’une normalisation des connexions entre M1 et les structures profondes du système nociceptif. Dans les TEP‑scans, une réduction du métabolisme dans certaines zones suractivées au repos chez les fibromyalgiques est parfois observée.
Ces modifications vont souvent de pair avec une baisse des scores d’EVA et une amélioration du FIQ. Cependant, il n’existe pas encore de « signature » d’imagerie permettant de prédire avec certitude qui répondra à la RTMS. L’hétérogénéité des protocoles (fréquences, intensités, cibles) et des profils de patients complique cette tâche. L’impression qui se dégage, et que confirment nombre de cliniciens, est que la RTMS agit comme un « recalibrage » progressif du réseau de la douleur, plus que comme un simple interrupteur on/off.
Profiles de « répondeurs » et de « non‑répondeurs » : typologie clinique issue des témoignages et dossiers patients
Les retours de terrain suggèrent plusieurs profils. Les répondeurs typiques présentent souvent une fibromyalgie ancienne, avec des douleurs diffuses importantes mais une relative stabilité thérapeutique avant la RTMS. Ils décrivent une diminution graduelle de la douleur et de la fatigue, une meilleure récupération après l’effort, et une capacité retrouvée à planifier des activités. À l’inverse, certains patients très polysymptomatiques, avec de multiples comorbidités (algodystrophie, pathologies inflammatoires actives, troubles psychiatriques sévères non stabilisés), semblent moins répondeurs.
Des témoignages mettent aussi en évidence des « répondeurs partiels » : amélioration du sommeil et du brouillard cognitif sans bénéfice majeur sur la douleur, ou l’inverse. Une observation fréquente est que les patients qui peuvent réduire leur consommation d’antalgiques ou d’hypnotiques au cours du protocole tolèrent mieux la RTMS et semblent tirer un avantage plus net à moyen terme. À l’opposé, quelques patients rapportent une aggravation transitoire de la sensibilité ou une absence totale d’effet, malgré un protocole conduit selon les règles, ce qui rappelle qu’aucune technique, même prometteuse, n’est universelle.
Stabilité des effets : témoignages à 3 mois, 6 mois et 12 mois après la fin des cycles de RTMS
Les données publiées montrent un effet antalgique maximal dans le premier mois suivant la fin d’un cycle intensif de RTMS, avec une tendance à la diminution progressive au‑delà de 5 à 12 semaines. Dans la pratique, beaucoup de patients poursuivent donc un schéma d’entretien, par exemple une séance par mois ou tous les deux mois, parfois sur plusieurs années. Une patiente suivie 6 ans en CAD rapporte ainsi le maintien d’un niveau de douleur faible et une amélioration durable de la marche et de la concentration, au prix d’un investissement de temps important.
Sans séances d’entretien, certains conservent une partie des bénéfices à 6 ou 12 mois, avec toutefois une remontée de la douleur, souvent jugée encore inférieure au niveau pré‑traitement. D’autres voient disparaître presque totalement l’effet au bout de quelques mois, ce qui justifie une réévaluation de la balance bénéfice‑contraintes avant d’éventuellement relancer un cycle. Cette nécessité d’entretien rapproche la RTMS d’autres traitements de fond de la douleur chronique ou de la dépression : il s’agit davantage d’une modulation durable que d’une « cure » définitive.
Risques, effets indésirables et craintes exprimées dans les témoignages sur la RTMS
Anxiété préalable aux séances : peur des crises d’épilepsie, de la douleur et des effets neurocognitifs
Face à la perspective de stimuler directement le cerveau, l’anxiété est fréquente. Beaucoup de patients expriment la crainte de déclencher une crise d’épilepsie, de ressentir une douleur intracrânienne intense ou de subir des altérations de la mémoire et de la personnalité. Ces peurs sont compréhensibles, surtout lorsque la fibromyalgie s’accompagne d’un terrain anxieux déjà important. Les professionnels insistent alors sur le caractère non invasif de la RTMS, l’absence de chirurgie, et le très faible taux de crises convulsives rapportées dans la littérature lorsque les contre‑indications sont respectées.
« La stimulation magnétique transcrânienne, utilisée selon les protocoles de sécurité internationaux, présente un profil de risque très faible, nettement inférieur à celui de nombreux traitements médicamenteux de la douleur chronique. »
Une information claire sur le déroulement concret des séances (durée, bruit, sensations attendues) aide souvent à réduire cette anxiété. Certaines équipes proposent une séance « test » avec une intensité plus faible, afin que vous puissiez apprivoiser la technique sans pression. Le dialogue préalable permet aussi d’identifier des attentes irréalistes, par exemple l’espoir d’un soulagement immédiat ou d’une disparition totale des symptômes après quelques séances seulement.
Effets secondaires fréquemment rapportés : céphalées, inconfort du scalp, majoration transitoire de la douleur
Dans les témoignages comme dans les études, les effets secondaires de la RTMS sont surtout locaux et transitoires. Les plus fréquents sont :
- Céphalées de tension ou sensation de « tête lourde » dans les heures suivant la séance.
- Inconfort ou douleur du cuir chevelu sous la bobine, parfois une sensibilité locale accrue.
- Fatigue importante pendant 24 à 48 heures, avec besoin de repos supplémentaire.
Une minorité rapporte des nausées, des vertiges légers ou une majoration transitoire des douleurs diffuses, comme un « réveil » des symptômes, avant une éventuelle amélioration. Les crises d’épilepsie restent extrêmement rares, surtout en l’absence d’antécédents. À 8 semaines, certaines études indiquent qu’environ 80 % des patients ne déclarent plus aucun effet indésirable. L’ajustement de l’intensité, le respect d’un bon niveau d’hydratation et l’adaptation du planning (éviter de conduire immédiatement après) permettent généralement une bonne tolérance au long cours.
Gestion des contre‑indications (implants métalliques, pacemaker, grossesse) et sécurisation du protocole RTMS
La sécurité du protocole repose sur une évaluation rigoureuse des contre‑indications absolues et relatives. Les contre‑indications absolues incluent les implants métalliques ou dispositifs électroniques non compatibles à proximité du champ magnétique : clips d’anévrisme, implants cochléaires, certains pacemakers ou neurostimulateurs implantés. Une grossesse en cours justifie souvent un report par principe de précaution, faute de données suffisantes, même si aucun effet tératogène n’a été démontré. L’antécédent de crise d’épilepsie impose une discussion spécialisée et, le cas échéant, un ajustement des paramètres.
« La clé d’un protocole RTMS sûr réside dans le respect strict des recommandations internationales, l’adaptation des paramètres au profil de chaque patient et la formation spécifique des équipes. »
Un questionnaire détaillé, complété par l’examen du dossier radiologique et cardiologique, est systématiquement réalisé avant l’initiation de la RTMS. Pendant les séances, une surveillance clinique continue permet de détecter rapidement tout signe d’inconfort majeur. Cette rigueur peut paraître lourde, mais elle contribue au très bon profil de tolérance de la technique depuis plus de vingt ans d’utilisation en neurologie et en psychiatrie.
Stratégies d’accompagnement psychologique et information du patient avant l’initiation de la RTMS
Au‑delà des aspects purement techniques, l’accompagnement psychologique joue un rôle essentiel. La fibromyalgie s’accompagne souvent d’un vécu d’invalidation, de déni de la part de l’entourage ou du corps médical, et d’un sentiment d’échec thérapeutique répété. Introduire une technologie nouvelle sans préparation peut renforcer ce découragement en cas de réponse partielle ou tardive. Un entretien explicatif structuré, parfois complété par la remise de documents pédagogiques ou la participation à un groupe de parole, aide à poser un cadre réaliste.
Certains centres associent un suivi psychologique ou psychiatrique à la RTMS, notamment pour travailler sur les pensées catastrophistes et la gestion des attentes. La possibilité de partager votre expérience avec d’autres patients, par exemple via des associations, contribue aussi à démystifier la technique. Plusieurs témoignages soulignent combien il est aidant d’entendre que, pour d’autres, les premiers bénéfices n’ont émergé qu’après la 8ᵉ ou la 10ᵉ séance, malgré la fatigue initiale. Cette perspective peut encourager à aller au bout du protocole.
Intégration de la RTMS dans une prise en charge multimodale de la fibromyalgie : retours de terrain
Combinaison RTMS et thérapies cognitivo‑comportementales (TCC) : exemples de protocoles à lyon et montpellier
Dans plusieurs centres de référence, la RTMS n’est pas utilisée isolément, mais intégrée à des programmes combinant stimulation cérébrale et thérapies cognitivo‑comportementales (TCC). À Lyon ou Montpellier, par exemple, certains parcours associent des cycles de RTMS à haute fréquence sur M1 à des séances de TCC centrées sur la gestion de la douleur, la restructuration cognitive (travail sur les pensées du type « je ne pourrai plus jamais… ») et l’apprentissage de techniques de relaxation. L’idée est de profiter de la fenêtre de plasticité cérébrale ouverte par la RTMS pour ancrer de nouveaux schémas mentaux et comportementaux.
Concrètement, vous pouvez être amené à suivre une séance de TCC le même jour ou le lendemain d’une séance de RTMS, afin de renforcer les circuits préfrontaux impliqués dans le contrôle de l’attention et la régulation émotionnelle. Plusieurs cliniciens rapportent que cette combinaison semble plus efficace, à symptômes de départ équivalents, qu’une RTMS ou une TCC seule. L’investissement en temps est plus important, mais il s’inscrit dans une logique de rééducation globale du système nerveux.
RTMS, activité physique adaptée (APA) et balnéothérapie : témoignages sur les programmes combinés en centre de rééducation
Dans les centres de rééducation spécialisés dans les douleurs chroniques, la RTMS est parfois couplée à des programmes d’activité physique adaptée (APA) et de balnéothérapie. L’objectif est de rompre le cercle vicieux douleur‑inactivité‑déconditionnement. Une stratégie fréquente consiste à planifier les exercices physiques (marche sur tapis, renforcement doux, étirements) à distance de quelques heures des séances de RTMS, lorsque la sensibilité douloureuse est légèrement atténuée. Cela permet d’augmenter progressivement le volume d’activité sans déclencher des poussées algiques massives.
La balnéothérapie, en piscine chauffée, offre un environnement porteur et apaisant, particulièrement utile pour les patients avec arthrose ou surpoids associé. Plusieurs patients rapportent que l’association RTMS + APA + balnéothérapie sur quelques semaines a permis de passer d’un niveau d’activité quasi nul à des promenades quotidiennes de 20 à 30 minutes, avec un impact positif sur l’humeur et le sommeil. Comme pour l’ensemble de la prise en charge, la clé réside dans la progressivité et l’écoute fine des signaux du corps.
Ajustement des traitements médicamenteux (antidépresseurs, anticonvulsivants, antalgiques) pendant la RTMS
La question de l’ajustement des médicaments durant un protocole de RTMS est centrale. Dans la plupart des cas, le traitement de fond (antidépresseurs, anticonvulsivants) est maintenu au début, pour éviter un effet rebond douloureux ou anxieux qui brouillerait l’évaluation. Si une amélioration significative et stable se dessine, une réduction progressive des posologies peut être envisagée, en particulier pour les antalgiques opioïdes ou apparentés, afin de diminuer les effets indésirables (somnolence, constipation, dépendance).
Certains patients parviennent à arrêter complètement la codéine ou le tramadol après quelques semaines ou mois de RTMS, en conservant un antidépresseur à faible dose comme support. D’autres restent sous les mêmes traitements, mais en ressentent mieux les bénéfices grâce à la diminution du « bruit » douloureux de fond. Une coordination étroite entre l’algologue, le psychiatre (le cas échéant) et le médecin traitant est indispensable pour sécuriser ces ajustements, sans précipitation ni arrêt brutal.
Rôles de l’éducation thérapeutique du patient (ETP) et des groupes de parole d’associations comme fibromyalgie france
L’intégration de la RTMS dans une prise en charge multimodale passe enfin par une solide éducation thérapeutique. Comprendre les mécanismes de la fibromyalgie, les objectifs réalistes de chaque outil (médicaments, RTMS, TCC, APA, relaxation) et les facteurs qui aggravent ou soulagent les symptômes permet de redevenir acteur de son parcours. Les programmes d’ETP proposent souvent des ateliers sur la gestion du stress, l’hygiène du sommeil, la planification des activités, ou encore la communication avec l’entourage.
Les associations de patients, comme Fibromyalgie France ou des collectifs régionaux, organisent des groupes de parole, des webinaires, des échanges d’expériences sur la RTMS, le TENS, les approches complémentaires. Ces espaces offrent une information pratique, parfois plus « vraie » que certains discours trop théoriques, et aident à relativiser les échecs ou les succès partiels. Entendre d’autres patients dire que la RTMS leur a apporté 15 %, 30 % ou 50 % d’amélioration aide à ajuster vos propres attentes : une technique de neuromodulation n’efface pas la maladie, mais peut, intégrée intelligemment à un arsenal multimodal, changer sensiblement la trajectoire de la douleur et de la vie quotidienne.